240, Route de Wallonie 7331— BAUDOUR - Belgique
Tel: 0485 10 64 60
ambulatoire...

Les traitements des Syndrômes d'Apnée du Sommeil
Prise en charge par un ORL
Pourquoi se préoccuper de son nez ?
Quelles sont les fonctions du nez ?
Le nez a trois grandes fonctions : réchauffer, humidifier et filtrer l’air lors de la respiration. Il joue également un rôle dans l’odorat.
La respiration naturelle se fait essentiellement par le nez.
L’apnée est le plus souvent la conséquence d’un blocage, d’une obstruction au passage de l’air dans les voies respiratoires, au fond de la gorge. Chez les patients apnéiques, un nez bouché perturbe le circuit normal de la respiration pendant le repos. L’organisme s’adapte, notamment pour assurer son approvisionnement en oxygène. Ainsi cette gêne respiratoire favorise une respiration par la bouche et, par voie mécanique, un recul de la mandibule.
Ces deux facteurs contribuent à diminuer l’espace où passe l’air et à provoquer des apnées. L’obstruction nasale, la nuit, en perturbant la respiration favorise la déstructuration du sommeil et impacte donc sa qualité avec des conséquences non négligeables : somnolence, difficulté de concentration, maux de tête.
Quel est le rôle de l’ORL dans la prise en charge des apnées ?
Dans le cadre de l’apnée du sommeil, l’examen ORL est indispensable pour détecter une obstruction nasale et la traiter avant ou dans le cadre de la mise en place d’un traitement par pression positive continue ou par orthèse d’avancée mandibulaire.
L’examen ORL a pour but d’identifier les causes du blocage de l’air lors de la respiration par le nez ; de l’entrée du nez au croisement avec la bouche :
-
Dysfonctionnement de la valve nasale, c’est-à-dire de la narine, située à l’entrée du nez
-
Mauvais positionnement de la cloison nasale
-
Pathologie inflammatoire nasale : rhinite allergique ou non allergique, sinusite chronique
-
Présence de végétations.
Chez l’adulte, cela peut être le traitement médical de la sinusite rhinite ou le traitement chirurgical de la déviation de la cloison nasale.
Chez l’enfant, le plus souvent, il s’agit du retrait des végétations et des amygdales, dans une moindre mesure, le traitement de la rhinite allergique.


Prise en charge chirurgicale
Pour les patients répondant à des critères morphologiques particuliers :
-
soit des tissus mous (hypertrophie amygdalienne, macroglossie, long voile),
- soit des tissus osseux (rétrognathie, micromandibulie),
-
il est possible de proposer un traitement chirurgical après échec de la PPC ou de l’OAM, en l’absence d’obésité et de comorbidité sévère.
Tissus mous
Le calibre des VAS peut être réduit par les tissus mous qui l’entourent. Cette obstruction peut se situer au niveau :
-
vélaire,
-
de l’oropharynx (amygdale palatine),
-
rétrobasilinguale (base de la langue),
-
de l’épiglotte,
et peut être concentrique, latérale, ou antéropostérieure.
Différentes chirurgies peuvent être proposées suivant le niveau de l’obstruction.
Au niveau vélaire, la plastie vélopharyngée peut être efficace en cas de SAHOS léger, de faible IMC et de participation du velum dans l’obstruction. Au niveau de l’oropharynx, l’amygdalectomie est notamment efficace en cas d’hypertrophie amygdalienne, principalement chez l’enfant. Au niveau rétrobasilinguale, la chirurgie de la base de langue et des amygdales linguales peut être indiquée en cas de participation de ces structures anatomiques dans l’obstruction.
Tissus osseux
L’ostéotomie d’avancée maxillo-mandibulaire peut être indiquée en cas de rétrognathisme ou de micromandibulie avec obstruction rétrobasilinguale. L’ostéotomie d’avancement du muscle génioglosse est plus spécifiquement indiquée en cas d’hypertrophie de la base de la langue (macroglossie).
Ainsi, en cas de mauvaise tolérance de la PPC et de l’OAM (ou d’inefficacité de celle-ci), les prises en charge chirurgicales restent restreintes à certaines indications. Une part non négligeable de la population des patients souffrant de SAHOS, évaluée à environ 1,5 % dans le cas des SAHOS modérés à sévères, reste donc sans solution de traitement. Cela soulève un problème de santé publique et médico-économique étant données les conséquences majeures à long terme du SAHOS non pris en charge. Une alternative récente est désormais possible, il s’agit de la stimulation du nerf hypoglosse qui serait particulièrement intéressante chez les patients souffrant de SAHOS modéré à sévère intolérant ou inaccessible aux prises en charge traditionnelles du SAHOS.
Muscle génioglosse dans la pathophysiologie du SAHOS
La langue est composée :
-
de muscles extrinsèques
-
de muscles intrinsèques qui modifient sa forme.
Le muscle génioglosse est le plus gros muscle de la langue. Il permet la protraction de la langue (on parle aussi de muscles protrusor. Les muscles styloglosse et hyoglosse provoquent l’action inverse (on parle aussi de muscles retrusor ). Le nerf hypoglosse innerve :
-
les muscles retrusor par ses branches latérales proximales ;
-
les muscles protrusor par ses branches horizontales distales.
L’ouverture des VAS se fait de façon complexe par interaction entre ces deux groupes musculaires.
Le collapsus des VAS dans le SAHOS était corrélé à une hypotonie musculaire du génioglosse pendant le sommeil. Cette hypotonie est physiologique et présente chez tout individu. En cas de facteurs diminuant le calibre des VAS chez les patients souffrant de SAHOS, la contraction des muscles inspiratoires et du muscle génioglosse, serait insuffisante pour lever l’obstacle pendant le sommeil. Le micro-éveil permettrait alors une contraction volontaire et active du muscle suffisante pour induire la réouverture des VAS.
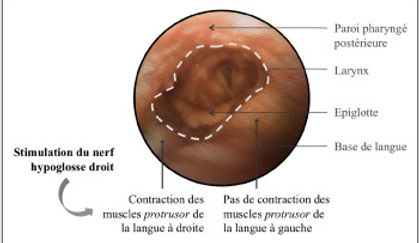
Stimulation du nerf hypoglosse
Un boîtier de stimulation unilatérale, tel un pacemaker, est placé sous anesthésie générale au niveau sous-claviculaire et est relié à une électrode de stimulation placée sur le nerf hypoglosse, plus ou moins à une électrode de détection du cycle respiratoire au niveau des muscles inter-costaux. Les réglages sont réalisés quelques semaines après implantation avec titration de l’intensité, de la fréquence et de la durée de stimulation qui sont ajustés selon la tolérance clinique jusqu’à obtention des paramètres de stimulation ayant la meilleure efficacité sur le SAHOS. Une titration au cours d’une hospitalisation de nuit durant un enregistrement polysomnographique permet de s’assurer de la diminution optimale des apnées et hypopnées. Le patient active ensuite le stimulateur la nuit uniquement avec une télécommande dédiée.
Deux types de stimulations existent actuellement.
Stimulation synchrone (Inspire II)
La stimulation est dite synchrone car le stimulateur détecte le début de l’inspiration et ne stimule les muscles protrusor que pendant l’inspiration, à l’origine d’une protrusion de la langue et du maintien de l’ouverture des VAS.
Les facteurs pronostiques de réponse trouvés sont :
-
un indice de masse corporelle (IMC) ≤ 32, en effet l’obésité majore la collapsilabilité des VAS par augmentation du volume des tissus mous pharyngés,
-
un IAH<50,
-
une absence de collapsus concentrique complet au niveau vélaire.
Les effets secondaires mineurs se sont spontanément résolus : douleurs du site opératoire, de la gorge, œdème localisé. Il n’y a eu aucun cas de paralysie du nerf hypoglosse ni de stimulation douloureuse.
Stimulation continue (Imthera)
L’objectif est la stimulation simultanée des muscles protrusor et retrusor pendant l’ensemble du cycle respiratoire. Il n’y a donc pas d’électrode de détection des mouvements respiratoires dans le cadre des stimulations continues.
Au niveau des effets secondaires, il était noté deux cas d’hémiparésies transitoires de langue.

Conclusions
La stimulation du nerf hypoglosse peut être considérée comme une thérapeutique innovante présentant un intérêt certain pour la diminution de l’IAH secondaires à un SAHOS modéré à sévère.
Il est actuellement impossible de définir des indications spécifiques pour un type de stimulation par rapport à l’autre.
Bien que l’implantation du stimulateur nécessite un geste chirurgical réalisé sous anesthésie générale, ce geste reste peu traumatique (2 à 3 incisions de quelques centimètres suivant qu’il s’agisse d’un stimulateur synchrone ou continu), peu invasif, associé à un risque peropératoire faible et est potentiellement réversible en cas d’inefficacité. Elle peut également être réajustée à chaque patient en modifiant les paramètres de fonctionnement afin de trouver le meilleur équilibre entre confort et efficacité. Bien que la thérapeutique nécessite une période d’adaptation par le patient, celui-ci bénéficie d’un contrôle sur le traitement puisqu’il peut, grâce à la télécommande de contrôle du stimulateur, adapter les heures de stimulation ainsi que l’intensité de celle-ci. Au contraire, les thérapies chirurgicales des tissus mous ou des tissus osseux dans le cadre du SAHOS sont plus invasives, associées à un risque opératoire plus élevé (en particulier pour la chirurgie des tissus osseux), irréversibles et difficilement ajustables en dehors d’une reprise chirurgicale.